働き盛りが危ない!脳ドックで症状のない脳梗塞を早期発見
体の状態をチェックして、病気の早期発見・早期治療に役立てる目的で始められた人間ドックですが、残念ながら全ての病気に対して万能というわけではありません。

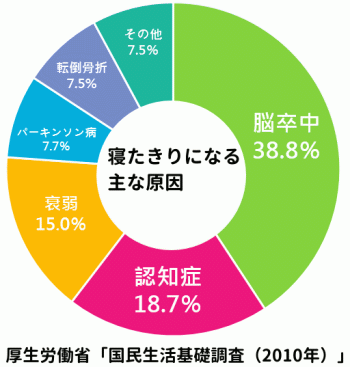
これは主に生活習慣病の兆候を発見することに重点が置かれていたため、日本人の死亡原因の第3位、寝たきり原因の第1位となっている脳卒中(脳梗塞、脳出血、クモ膜下出血)については、危険因子を把握しても、脳の病変まで知ることはできないのです。
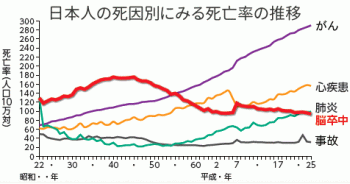
厚生労働省の「人口動態統計の概況」によると2013年に脳卒中で亡くなった人は約11万8000人となっています。高齢者の増加とともに、今後も脳卒中の患者さんは増え続け、2020年には総患者数が300万人に届くと予想されています(数値参照:田辺三菱製薬 NO!梗塞.net より)。
脳卒中は、生命を一瞬にして奪ったり、言語障害や麻痺などの重い後遺症をもたらすことも少なくありません。小渕恵三氏(元首相)、イビチャ・オシム氏(サッカー日本代表元監督)、西城秀樹さん(歌手)、磯野貴理子さん(タレント)、大橋未歩さん(アナウンサー)、現在も懸命にリハビリを続けておられる長嶋茂雄さんが脳梗塞で倒れられたり、巨人軍の木村拓也コーチがクモ膜下出血で亡くなられたニュースは記憶に新しいところです。
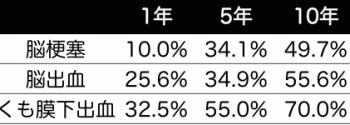
脳卒中が怖いのは重大な症状や後遺症をもたらすだけではなく、再発率が非常に高いということです。上の表は脳卒中を発症してから10年間の累積再発率を表したものです(出典:脳卒中を初発した410人の32年間の追跡調査 福岡県久山町 2005年より)。
脳卒中の分類別に累積再発率を見てみると、脳梗塞で49.7%、脳出血で55.6%、クモ膜下出血で70.0%と高い数値になっています。再発率が高いのは、血管が詰まったり破れたりする原因(高血圧、糖尿病、メタボ、喫煙など)が改善されていないためです。
再発すると脳の別の場所で梗塞や出血が起きるため、脳の機能障害がさらに進行してしまうため、後遺症の程度は重くなってしまいます。
したがって、脳卒中は「発症してから」の治療では遅く、「発症する前の予防」が重要です。そこで、脳の病気を未然に発見するために1980年代の後半にスタートしたのが、「脳ドック」です。健康への意識が高まる中、受診者も年々増加しています。
脳ドックの検査の主役となるのは、MRIやMRA、頸動脈エコーなどの画像検査で、それに加えて、血液検査、尿検査、心電図、血圧測定、問診などが行なわれます。
検査時間は医師の結果説明を含めても2時間〜3時間程度ですので、体への負担もほとんどありません。画像診断(MRI、MRA)はレントゲン撮影と異なり放射線の心配がないため、どなたでも安心して受けることができます(妊婦さんや一部の高齢者の方を除く)。
脳ドックで見つかる病気は、自覚症状のない「隠れ脳梗塞」(無症候性脳梗塞)をはじめ、「未破裂動脈瘤」、「脳腫瘍」、「脳動静脈奇形」、歌手の徳永英明さんも闘病された「もやもや病」、「認知症」など多岐にわたります。
脳ドックが特に威力を発揮するのは、未破裂脳動脈瘤の早期発見です。破裂するとクモ膜下出血を起こすリスクが高い脳動脈瘤ですが、破裂しなければ、一部で「物が二重に見える」などの症状があるものの、ほとんどの人は無症状です。したがって、脳ドックが発見のほぼ唯一の手段といえます。
万が一、なんらかの異常が発見されたとしても、多くはすぐに進行・悪化する恐れのないもので、「経過観察」となります。これは食事や運動などの生活習慣の改善を行い、高血圧や動脈硬化などの進行を抑えることができれば、特別な処置をしなくても病気の発症を回避することができるということです。
高血圧、糖尿病、肥満、あるいは家族に脳卒中になった人が居るなどの危険因子がある人は、自分の脳の状態を知る貴重な機会です。これらに該当する方は、40歳を過ぎたら一度、脳ドックを受診されてみてはいかがでしょうか?
画像診断が活躍!脳ドック学会が必須としている検査項目
脳ドックで実施する検査は医療機関やコース内容によって様々ですが、MRIやMRAなどの画像診断をはじめとした検査が行われます。以下に日本脳ドック学会が「脳ドック」に必須としている検査をリストアップしてみました。
MRI(磁気共鳴画像)
大きな筒状の装置の中に発生させた強力な磁場に横になって、脳の断面をスライス状に映し出す画像診断です。自覚症状のない「隠れ脳梗塞」、脳梗塞の前触れとなる一過性脳虚血発作(TIA)や脳腫瘍などの早期診断が可能です。
MRI装置の磁力はT(テスラ=解像度)で表すことができ、この数値が高いほど脳をクリアな映像で撮影することができ、検査時間も短縮されます。脳ドックを受診するのであれば1.5T(テスラ)は欲しいところ。
狭い空間が苦手な方、高齢者や子供でも安心できるように、近年はMRI装置の側面が空いている「オープン型MRI」を導入する脳ドックも増えてきました。
MRA(磁気共鳴血管造影)
上記のMRIと並んで脳ドックの画像診断では欠かせない検査。こちらはMRIで撮影した情報のうち、脳血管だけを立体的に画像化するものです。流れる血管だけを抽出したり、血管の速さを測定することができます。
くも膜下出血の予兆となる未破裂脳動脈瘤(動脈に発生したコブ)の早期診断に力を発揮し、重症化の前に処置することが可能となります。
MRIとMRAは画像を読影する医師が検査の質を決定づけます。脳ドックを選ぶ際には、読影能力に長けた放射線科医、脳神経外科、脳神経内科の専門医による二重診療体制を採用している医療機関を選ぶとよいでしょう。
頸動脈エコー
脳の血流に大きく影響している頸動脈に超音波(エコー)をあてて、その反射を画像化することで頸動脈に生じている動脈硬化の有無や血管の競作・閉塞状態を調べます。
そもそも動脈硬化とは、血液中のコレステロールなどが血管壁に溜まって脂肪の沈着物(プラーク)がたまった状態です。プラークができると脳の血流が阻害されて詰まってしまうため、脳梗塞を引き起こす恐れがあります。
頸動脈エコーでは、頸動脈の内膜・中膜の厚さ(IMT)を計測することで動脈硬化がどれくらい進行しているかがわかります。一般的な人間ドックでこの検査を受けた結果、頸動脈の狭窄・閉塞、プラークが発見されたために、脳ドックを受診される方も少なくありません。
心電図
心房細動(不整脈の一種)があると心臓内で血液がよどんでしまい血栓(血の塊)ができやすくなります。できた血栓が血流で脳に運ばれると血管を詰まらせて脳梗塞を発症させる恐れがあります。そのため心臓の検査も脳ドックでは必須なのです。
血液検査
動脈硬化が脳梗塞の引き金になることは先に述べましたが、その動脈硬化の危険因子となる脂質異常症、高血糖は血液検査でコレステロール、中性脂肪、血糖の数値を見ることで把握できます。
尿検査
尿糖、尿蛋白、尿比重、尿潜血などを調べます。
問診
受診者の健康状態、生活習慣(食生活、運動の頻度、タバコ、アルコール)、過去の病歴、近親者にくも膜下出血(遺伝的要素が関係)になった方がいるかなどが質問されます。
身体所見の診察
身体測定(身長、体重、肥満度)、聴診のほか、脳卒中の重大なリスク要因である高血圧を調べるため血圧測定が行われます。
脳ドックの所要時間は医師の結果説明を含めて2〜3時間というのが一般的です。上記のMRIとMRAは強力な磁場の中で検査を実施するため、心臓のペースメーカー、脳動脈クリップ、塞栓コイルなどの金属類が体内にある方は脳ドックを受けることはできません。
脳梗塞とクモ膜下出血とはどんな病気なのか?
脳ドックは、血管が詰まっていても自覚症状が現れない「隠れ脳梗塞」(無症候性脳梗塞)、クモ膜下出血の恐れがある「未破裂脳動脈瘤」を早期発見したり、その危険因子を把握することで発症の予防に役立てるものですが、脳梗塞とクモ膜下出血はそもそもどのような病気なのでしょうか? ここで簡単に紹介したいと思います。
脳の血管が細くなり、血栓(血の塊)が詰まって血流が滞ってしまうのが、日本人の脳卒中の3/4を占めるとされる「脳梗塞」です。
血栓が詰まった血管の先には脳が必要としている酸素と栄養が行き届かないため、早ければ30分ほどで脳の組織が死んでしまいます。その結果、脳に障害が残り、寝たきり、言語障害、片麻痺などの後遺症が残る恐れがあります。
患者さんの約80%はリハビリが必要となり、発症後10年で2人に1人は再発するという怖い病気です。また一度発症すると脳の神経がダメージを受けているので、認知症のリスクも大きく上昇します。
脳梗塞は発症の原因によって、「アテローム血栓性梗塞」「ラクナ梗塞」「心原性脳塞栓症」の3つのタイプに分類されます。
一つ目の「アテローム血栓性梗塞」は、脳の太い血管が強い動脈硬化を起こすことが主な原因です。動脈硬化で血管の壁が厚くなることで、血管内は狭くなり、さらに余分なコレステロールなどが血管壁に入り込むことで血管内がますます狭くなります。最終的には血栓が完全に詰まってしまい、脳細胞が広範囲にわたって死滅します。
アテローム血栓性梗塞では、めまい、視野障害、ろれつがまわらない…などの脳梗塞の症状が一時的に現れて消えることがあります。これは「一過性脳虚血発作」(TIA)と呼ばれる"脳梗塞の前触れ"ですので、「疲れが溜まっていたのだろう」と自己判断しないで、医療機関を受診しましょう。
二つ目の「ラクナ梗塞」は、脳の細い血管の動脈硬化が主な原因です。細い血管は小さな血栓でも詰まりやすく、また血管が細くなりすぎて潰れてしまい発症することもあります。小さな梗塞のため軽症、あるいは症状が出ない「隠れ脳梗塞」(無症候性脳梗塞)の場合もあります。
隠れ脳梗塞が怖いのは、本人が気がつかないまま複数の箇所に梗塞ができて、認知症などの症状が現れることがあることです。隠れ脳梗塞の約80%はこのラクナ梗塞が原因ですので、脳ドックでの早期診断が重症化を防ぐカギとなります。
三つ目の「心原性脳塞栓症」は、不整脈の仲間である心房細動でできた心臓の血栓の一部が血流で脳に運ばれて、脳の血管を詰まらせてしまうものです。心臓でできた血栓は大きいため、脳の太い血管も詰まらせてしまい、その分障害が大きくなる危険性があります。脳梗塞で最も死亡率が高いのはこのタイプです。
脳ドックのMRI検査では、細い血管に生じた自覚症状のない小さな脳梗塞も発見することができます。また頸動脈エコーを受けることで、頸動脈の動脈硬化の程度がわかるため、脳梗塞の危険度を判定することができます。

脳梗塞、脳出血、クモ膜下出血のなかで最も死亡率が高いのが、クモ膜下腔(脳の軟膜とクモ膜の間)を走っている動脈にできた動脈瘤(こぶ)が破裂して出血を起こす「クモ膜下出血」です。
発症時の特徴的な症状は「ハンマーや鈍器で殴られたような激しい頭痛」で、激痛と同時に意識不明になってしまう患者さんもいます。
クモ膜下には、脳に酸素や栄養を供給している太い動脈が通っています。この動脈で出血が起きると、クモ膜下に血液が広がって、頭蓋骨内部の圧力が高まったり、酸素不足で脳細胞が壊死するなど広範囲にわたって障害を及ぼします。脳梗塞に比べてクモ膜下出血の死亡率が高い理由はここにあります。
「クモ膜下出血=高齢者の病気」というイメージがありますが、20〜30代の若い人も発症します。最も多いのは50〜60代となっています。
破裂していない動脈瘤は「未破裂脳動脈瘤」といい、大きさは1〜2mm程度の小さなものから、数cm大のものまでさまざまです。脳動脈瘤は血管が枝分かれしている部分にできやすく、複数の箇所に見つかる場合もあります。
脳動脈瘤のすべてに破裂リスクがあるわけではありませんが、7mmを超えると破裂リスクが上昇し、高血圧の人ほどサイズが大きくなる傾向にあります。
脳動脈瘤がなぜできるのかは、完全に究明されていませんが、遺伝的な要因のほか、動脈壁の弱い部分に動脈硬化や高血圧、喫煙などの要素が加わってこぶができると考えられています。
脳動脈瘤ができた段階では自覚症状はありませんので、破裂して大事に至る前に発見するには脳ドックを受けることが大切です。脳の血管を立体的に映し出し、病変の有無を調べるMRA検査を脳ドックで受けることで、小さな未破裂脳動脈瘤を発見することができます。
脳ドックで隠れ脳梗塞や未破裂脳動脈瘤が発見された場合
脳ドックのMRI検査で発見頻度の高い病変として、いわゆる「隠れ脳梗塞」(無症候性脳梗塞)が挙げられます。これは脳の血管に起きた梗塞が小さいため自覚症状が現れないタイプの脳梗塞です。
「症状がないから大丈夫だろう」と安心してはいけません。隠れ脳梗塞が見つかった人は、そうでない人に比べて本格的な脳梗塞や心筋梗塞を発症するリスクが高いことがわかっています。また小さい梗塞がいくつもある人は、認知機能が低下する(認知症)危険性も指摘されています。
したがって、隠れ脳梗塞が発見された人は、本格的な脳梗塞を発症する前に、生活習慣の改善を通じて脳梗塞の最大の危険因子である高血圧、同じく危険因子である動脈硬化を促進させる喫煙、肥満、糖尿病、脂質異常症などに取り組む必要があります。
一方、脳ドックのMRA検査で見つかることが多いのが、破裂するとクモ膜下出血を引き起こす「未破裂脳動脈瘤」です。未破裂脳動脈瘤が見つかった場合の対処法には、「経過観察」と「手術で破裂を未然に防ぐ」の2つがあります。
選択基準となるのは動脈瘤(こぶ)の大きさで、直径5〜7mmが一つの目安となります。直径3〜4mm以下の小さい動脈瘤が1年以内に破裂するリスクは0.3%と低いため、経過観察となるケースが大半です。
その後は年1回の頻度で脳ドックを受診すれば十分ですが、年齢や家族歴(クモ膜下出血は遺伝が関係するため)などを考慮して、もう少し慎重なアプローチをする医師もいます。
通常、直径2mm程度の動脈瘤が1年で7mm以上のサイズに成長することはないので、異常が見つかったからといって神経質になる必要はありません。
喫煙や大量飲酒、偏った食生活を改善するのをはじめ、最大の危険因子である高血圧に該当する人は、適度な運動や医師の指示のもと降圧剤を服用することで血圧コントロールに努めましょう。
脳ドックのMRA検査で5mm以上の動脈瘤が発見された場合、手術も視野に入ってきます。さらに7mmを超えている場合は手術(動脈瘤の根元をクリップで挟んで血流を止めるなど)が検討されます。
脳ドックの検査で異常なし…でも油断は禁物です
脳ドックのMRI・MRAで脳の病変が発見されなくても油断は禁物です。頸動脈エコーで動脈硬化が判明したり、血液検査で高血糖、中性脂肪・悪玉コレステロールの数値が高い、あるいは血圧測定で血圧が高いと指摘された人は、健康な人に比べて脳梗塞やクモ膜下出血のリスクが高いためです。

「これくらいの数値は年相応だろう」と都合のよい解釈をしていては、脳ドックを受けた意味がありません。「危険因子を早期に発見できて良かった」とプラス思考で生活習慣の改善に取り組んでこそ、脳ドックの結果を活かすことができるのです。
脳ドックでは担当医師(脳外科専門医など)が検査結果を説明する際、画像診断の結果だけでなく受診者が取り組むべき生活習慣についてのアドバイスもしてくれるので、血圧やコレステロール、中性脂肪の数値が高いと指摘された方は参考にしましょう。
なお脳ドックは病気の治療を目的とした検査ではないため、自由診療の扱いとなり健康保険の適用対象外となります。そのため脳ドックの費用は平均40,000円以上と通常の医療費に比べて高額となっています(一部の健康保険組合や自治体には補助金の制度があります)。
